【背景及概述】[1][2][3]
心脑血管血栓性疾病是一种常见的疾病。中国心肌梗死平均发病率约为每10 万人中有42 人,而且随着营养状况的改善,发病率呈增长趋势。中国也是脑血栓病人高发地区,目前患病人数已超过1 000万,每年新发病例约150 万人,每年死亡者达100 多万。在存活者中,约25 %的人不同程度地丧失劳动能力,其中重度致残高达40 %以上。更为重要的是,近年来以冠状血栓和脑血栓为主的血栓栓塞性疾病的发病率呈上升趋势,严重危害人类的健康。因此,对这类疾病的防治研究十分重要。血小板聚集是正常凝血机制中的一个关键环节,血小板的黏附、聚集、释放反应导致血栓形成。因此,抑制血小板聚集药物在治疗血栓病中发挥重要作用,抗血小板药一直是人们研究的热点。研制和开发新型抗血小板药物不仅可以保障人类健康、降低社会医疗成本,而且可以产生良好的经济效益。
氯吡格雷是第2个噻吩并吡啶药物,1998年6月在美国首次上市, 2001年8月在我国上市。大规模临床试验已经证了其对缺血性心脏病的疗效及安全性,但临床应用氯吡格雷常引起胃灼热等消化系不适症状或增加消化系出血风险, 加用质子泵抑制剂PPIs似乎已成为临床常规。但2008-10美国心脏学会(AHA)、美国心脏病学基金会(ACCF)、美国胃肠病学会(ACG)联合发表共识,不推荐氯吡格雷联用PPIs用于降低复发性溃疡出血风险,认为其效果逊于阿司匹林合PPIs。 2009-01和2009-03《加拿大医学会杂志》和《美国医学会杂志》相继发表的研究论文也显示:CAD患者在接氯吡格雷的同时,合用PPIs会增加患者再发心梗和再入院的风险。而2009-09《柳叶刀》发表的1项研究论文却表明: 氯吡格雷合用PPIs并不增加心血管不良事件的风险。目前,氯吡格雷合用PPIs是否增加患者不良心脑血管事件的风险尚存在许多争议。
【适应症】[4]
氯吡格雷用于以下患者,预防动脉粥样硬化血栓形成事件:近期心肌梗死患者(从几天到小于35天)、近期缺血性卒中患者(从7天到小于6个月)或确诊外周动脉性疾病的患者。急性冠脉综合征的患者 非ST段抬高性急性冠脉综合征(包括不稳定性心绞痛或非Q波心肌梗死),包括经皮冠状动脉介入术后置入支架的患者,与阿司匹林合用。用于ST段抬高性急性冠脉综合征患者,与阿司匹林联合,可合并在溶栓治疗中使用。
【规格及用法用量】[4]
片剂:75mg
成人和老年人波立维的推荐剂量为每天75mg,与或不与食物同服。
对于急性冠脉综合征的患者:非ST段抬高性急性冠脉综合征(不稳定性心绞痛或非0波心肌梗死)患者,应以单次负荷量氯吡格雷300mg开始,然后以75mg每日1次连续服药(合用阿司匹林75mg-325mg/日)。由于服用较高剂量的阿司匹林有较高的出血危险性,故推荐阿司匹林的剂量不应超过100mg。疗程尚未正式确定。临床试验资料支持用药12个月,用药3个月后表现出效果。
ST段抬高性急性心肌梗死:应以负荷量氯吡格雷开始,然后以75mg每日1次,合用阿司匹林,可合用或不合用溶栓剂。
【药理作用及作用机制】 [1]
氯吡格雷在体外无活性, 需口服后经肝细胞色素P450 -1A 酶系转化产生具有活性的代谢物。它的生物药效率不受食物和抗酸剂的影响。从服用氯吡格雷患者得到的血浆导致了没有处理过的血小板的聚集,可以证明活性代谢物的存在,其结构式如下:
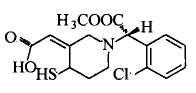
氯吡格雷的作用机制是通过可选择性地、不可逆地抑制二磷酸腺苷(ADP)与其血小板受体结合及继发的ADP 介导的GP IIb/IIIa 复合物的活化,从而抑制血小板聚集。此外,氯吡格雷还能阻断ADP 释放后引起的血小板活化扩增,从而抑制其他激动剂诱导的血小板聚集。氯吡格雷的活性呈剂量依赖性。在单次口服给药后2 h 即可观察到药效,其血小板抑制作用在连续给药3~7 天后至稳态, 达到40 %~60 %的ADP 诱导的聚集抑制作用,抑制作用可维持3个月以上,停止用药后5 天内聚集参数逐渐回到基线。
【药代动力学】[4]
吸收和分布:健康人多次口服氯吡格雷75mg以后,氯吡格雷吸收迅速。母体化合物的血浆浓度很低,一般在用药2小时后低于定量限(0.00025mg/L)。根据尿液中氯吡格雷代谢物排泄量计算,至少有50%的药物被吸收。
代谢:氯吡格雷广泛地在肝脏代谢。主要代谢产物是羧酸盐衍生物,无抗血小板聚集作用,占血浆中药物相关化合物的85%。多次口服氯吡格雷75mg以后,该代射物的血药浓度约在服药后1小时达峰(约为3mg/L)。氯吡格雷是一种前体药。氯吡格雷经氧化生成2-氧基-氯吡格雷,继之水解形成活性代谢物(一种硫醇衍生物)。氧化作用主要由细胞色素P450同功酶2B6和3A4调节,1A1、1A2和2C19也有一定的调节作用。体外已经分离出这种活性硫醇代谢物,它可迅速、不可逆地与血小板受体结合,从而抑制血小板聚集。在50-150mg的剂量范围内,氯吡格雷的主要循环代谢物的药代动力学为线性(血浆浓度与剂量成正比)。
排泄:人体口服14C标记的氯吡格雷以后,在5天内约50%由尿液排出,约46%由粪便排出,一次和重复给药后,血浆中主要循环代谢产物的消除半衰期为8小时。
【不良反应】[4]
临床研究经验:已在42,000多例患者中对氯吡格雷的安全性进行了评价,其中9000例患者治疗不少于1年。包括了在CAPRIE,CURE,CLARITY和COMMIT中观察到的临床相关不良反应数据。在CAPRIE研究中,与阿司匹林325mg/日相比,氯吡格雷75mg/日的耐受性较好。在该研究中,氯吡格雷的总体耐受性与阿司匹林相似,与年龄、性别及种族无关。
1. 中枢和外周神经系统异常:
—不常见:头痛、头昏和感觉异常
—罕见:眩晕
2. 胃肠道系统异常:
—常见:腹泻、腹痛和消化不良—不常见:胃溃疡、十二指肠溃疡、胃炎、呕吐、恶心、便秘、胃肠胀气。
3. 血小板、出血和凝血异常:
—不常见:出血时间延长和血小板减少
4. 皮肤和附属器异常:
—不常见:皮疹和瘙痒
5. 白细胞和RES(网状内皮系统)异常:
—不常见:白细胞减少、嗜中性粒细胞减少和嗜酸性粒细胞增多
6. 上市后经验:
上市后报告中:出血为最常见的不良反应,并且最多的是发生在治疗开始的个月内。
1)出血:报道有些出血患者伴有致死性后果(特别是颅内、胃肠道和腹膜后出血);严重皮肤出血(紫癜)、肌肉骨骼出血(关节积血、血肿)、眼睛出血(结膜、眼内、视网膜)、鼻出血、呼吸道出血(咯血、肺出血)、血尿和手术伤口出血均已有报道;已有患者服用氯吡格雷+阿司匹林,或氯吡格雷+阿司匹林+肝素引起严重出血的报道。
2)血液和淋巴系统异常:
—非常罕见:血栓性血小板减少性紫癜(TTP)(1/200000),严重的血小板减少症(血小板计数≤30×109/L)、粒细胞减少、粒细胞缺乏症、再生障碍性贫血/全血细胞减少症和贫血。
3)免疫系统异常:
—非常罕见:过敏反应,血清病
4)精神异常:
—非常罕见:意识混乱、幻觉
5)神经系统异常:
—非常罕见:味觉紊乱
6)血管异常:
—非常罕见:脉管炎、低血压
7)呼吸、胸、纵隔异常:
—非常罕见:支气管痉挛、间质性肺炎
8)胃肠道异常:
—非常罕见:胰腺炎、结肠炎(包括溃疡性或淋巴细胞性结肠炎)、口腔炎
9)肝胆异常:
—非常罕见:急性肝衰竭、肝炎。
10)皮肤和皮下组织异常:
—非常罕见:血管(神经性)水肿、发泡性皮炎(多形性红斑)、红斑疹、荨麻疹、湿疹、扁平苔癣。
11)骨骼肌、结缔组织和骨异常:
—非常罕见:关节疼痛、关节炎、肌痛
12)肾和尿道异常:
—非常罕见:肾小球肾炎。
一般情况:
—非常罕见:发热。
13)实验室检查:
—非常罕见:肝功能试验异常,血肌酐水平增高
【注意事项】[4]
1. 由于出血和血液学不良反应的危险性,在治疗过程中一旦出现出血的临床症状,就应立即考虑进行血细胞计数和/或其它适当的检查。与其它抗血小板药物一样,因创伤、外科手术或其它病理状态使出血危险性增加的病人和接受阿司匹林、非甾体抗炎药、肝素、血小板糖蛋白Ⅱb/Ⅲa(GPⅡb/Ⅲa)拮抗剂或溶栓药物治疗病人应慎用氯吡格雷,病人应密切随访,注意出血包括隐性出血的任何体征,特别是在治疗的最初几周和或心脏介入治疗、外科手术之后。因可能使出血加重,不推荐氯吡格雷与华法林合用。
2. 在需要进行择期手术的患者,如抗血小板治疗并非必须,则应在术前停用氯吡格雷7天以上。氯吡格雷延长出血时间,患有出血性疾病(特别是胃肠、眼内疾病)的患者慎用。
3. 应用氯吡格雷后极少出现血栓性血小板减少性紫癜(TTP),有时在用药后短时间内出现。其特征为血小板减少、微血管病性溶血性贫血,伴有神经学表现、肾功能损害或发热。TTP可能威胁病人的生命,需要立即采取血浆置换等紧急治疗。
【孕妇及哺乳期妇女用药】[4]
怀孕期因尚无临床上提供的有关用于妊娠期服用氯吡格雷的临床资料,谨慎起见,应避免给怀孕期妇女使用波立维。动物实验无直接或间接的证据表明波立维对怀孕、胚胎/胎儿的发育、分娩或出生后成长存在有害作用。 哺乳期对大鼠的研究表明氯吡格雷和/或其代谢物可从乳汁中排出,但不清楚本药是否从人的乳汁中排出。
【儿童用药】[4]
儿童和未成年人:尚无在儿童中使用的经验。
【老年用药】[4]
对于年龄超过75岁的患者,不使用氯吡格雷负荷剂量。在症状出现后应尽早开始联合治疗,并至少用药4周。
【药物相互作用】[4]
1. 华法林:因能增加出血强度,不提倡波立维与华法林合用。
2. 糖蛋白Ⅱb/Ⅲa拮抗剂:在外伤、外科手术或其它有出血倾向并使用糖蛋白Ⅱb/Ⅲa拮抗剂的病人,慎用波立维(见注意事项)。
3. 乙酰水杨酸(阿司匹林):阿司匹林不改变氯吡格雷对由ADP诱导的血小板聚集的抑制作用,但氯吡格雷增强阿司匹林对胶原诱导的血小板聚集的抑制作用。然而,合用阿司匹林500mg,一天服用两次,使用一天,并不显著增加氯吡格雷引起的出血时间延长。氯吡格雷与阿司匹林之间可能存在药效学相互作用,使出血危险性增加,所以,两药合用时应注意观察。
4. 肝素:在健康志愿者进行的研究显示,氯吡格雷不改变肝素对凝血的作用,不必改变肝素的剂量。合用肝素不影响氯吡格雷对血小板聚集的抑制作用。氯吡格雷与肝素之间可能存在药效学相互作用,使出血危险性增加,所以,两药合用时应注意观察。
5. 溶栓药物:在急性心肌梗死的病人中,对氯吡格雷与纤维蛋白特异性或非特异性的溶栓剂和肝素联合用药的安全性进行了评价。临床出血的发生率与溶栓剂、肝素和阿司匹林联合用药者相似。
6. 非甾体抗炎药(NSAIDs):在健康志愿者进行的临床试验中,氯吡格雷与萘普生合用使胃肠道隐性出血增加。由于缺少氯吡格雷与其他非甾体抗炎药相互作用的研究,所以,是否同所有非甾体抗炎药合用均会增加胃肠道出血的危险性事件尚不清楚。因此,非甾体抗炎药包括COX-2抑制剂和氯吡格雷合用时应小心。
7. 其它联合治疗:由于氯吡格雷部分地由CYP2C19代谢为活性代谢物,使用抑制此酶活性的药物将导致氯吡格雷活性代谢物水平的降低并降低临床有效性。不推荐与抑制CYP2C19的药物如奥美拉唑联用。
【合成】[1]
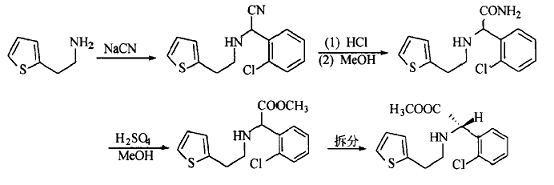
方法1:用2 -噻吩乙胺与邻氯苯甲醛和氰化钠反应生成2 -(2 -噻吩乙胺基)(2-氯苯基)乙腈,继而与氯化氢和甲醇反应生成2-(2 -噻吩乙胺基)(2 -氯苯基)乙酰胺, 然后用硫酸的甲醇溶液水解为噻吩乙胺基氯苯基乙酸甲酯,用(+)-樟脑-10 -磺酸或(+)-酒石酸拆分得左旋体。采用这种工艺路线,可以避免使用催泪的刺激性的α-卤代苯乙酸衍生物作为中间体:
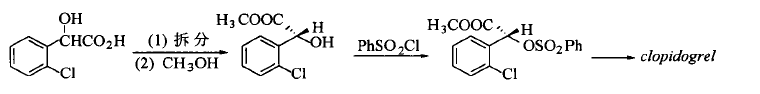
方法2:以α-羟基(2-氯)苯乙酸为原料,经拆分、酯化后与苯磺酰氯反应生成具有强的离去基团(-OSO2Ph)的手性中间体, 然后与4,5,6 ,7 -四氢噻吩并[ 3,2-c] 吡啶在碳酸钾的催化下发生双分子亲核取代反应,构型翻转生成氯吡格雷:
【主要参考资料】
[1] 张青山, 邹江, 赵丹, 等. 新型抗血小板药氯吡格雷研究进展[J]. 化工进展, 2003, 22(7): 689-693.
[2] 张勇, 余长永, 邹建军, 等. 质子泵抑制剂对氯吡格雷作用机制及临床研究进展[J]. 世界华人消化杂志, 2010, 18(1): 75-80.
[3] 吴桂萍, 李田昌. 氯吡格雷研究的最新进展[J]. 临床荟萃, 2006, 21(7): 516-519.
[4] 孙庆发.一种引入催化剂优化合成双嘧达莫的新工艺 . CN201710181033.4 ,申请日2017-03-24
